 La curva en J de la presión arterial (PA) es inherente a la biología, motivo por lo cual también existe en el cerebro. Siempre que relacionemos un parámetro biológico (PA) y sus consecuencia estaremos en presencia de una curva en J. El funcionamiento de los sistemas, el metabolism y la fisiología de los órganos, todos presentan un comportamiento tipo J, dado que, nunca un parámetro biológico alcanza el valor cero con mortalidad cero. De manera que, el postulado vigente “cuanto más bajo mejor”, carece de significado biológico. El punto más bajo de esta relación se denomina “nadir”. Debido a que la biología se conduce con “rangos de valores”, el “nadir” corresponde más a un “rango” y está representado en la “panza de la curva”.
La curva en J de la presión arterial (PA) es inherente a la biología, motivo por lo cual también existe en el cerebro. Siempre que relacionemos un parámetro biológico (PA) y sus consecuencia estaremos en presencia de una curva en J. El funcionamiento de los sistemas, el metabolism y la fisiología de los órganos, todos presentan un comportamiento tipo J, dado que, nunca un parámetro biológico alcanza el valor cero con mortalidad cero. De manera que, el postulado vigente “cuanto más bajo mejor”, carece de significado biológico. El punto más bajo de esta relación se denomina “nadir”. Debido a que la biología se conduce con “rangos de valores”, el “nadir” corresponde más a un “rango” y está representado en la “panza de la curva”.
La PA asegura la perfusión de los órganos y la adapta a diversas circunstancias (equilibrio en permanente movimiento). De manera que, conocer el punto o rango de la curva J de la PA es conocer el equilibrio entre la mínima presión que asegure la perfusión del órgano y su consecuencia no deseada. En definitiva, se trata de conocer el número “mágico” o número “áureo” hasta el cual nuestra intervención es beneficiosa y a partir del cual lo que estamos haciendo no sirve, es perjudicial o implica un riesgo adicional. Sin embargo, el número “mágico” no siempre es el mismo. Según las más recientes Guías sobre el manejo y tratamiento de la hipertensión arterial (HTA) (ESH/ESH-2013 y Consenso SAC-2013), se informan tres objetivos terapéuticos distintos. Uno para la población general (<140-90 mm Hg), otro para los pacientes diabéticos (<140-85 mm Hg) y otro para los adultos mayors (PAS 140-150 mm Hg).
En principio el comportamiento en “J” de la PA fue descripto para la presión arterial diastólica (PAD) y el primero en hacerlo fue Stewart en 1979 (Lancet 1979;1(8121):861-5). Junto a sus colaboradores, demostró después de 6 años de seguimiento en un grupo de 160 pacientes que la PAD <90 mm Hg incrementaba el riesgo de infarto de miocardio 5 veces. Ocho años después, Crushank y col. (Lancet 1987;1(8533):581-4) estudiaron esta relación en el rango de PAD entre 85-90 mm Hg determinando que la curva J existía solo en aquellos que tenían enfermedad coronaria, surgiendo la hipótesis que la misma es consecuencia del daño orgánico (pérdida de reserva). A partir de entonces se desarrollaron numerosos estudios que han demostrado o no, la existencia de la curva en J (en la PAD) en la cardiopatía coronaria o respecto a la mortalidad cardiovascular. Pero, poco sabemos sobre la curva J de la PA en relación con el ataque vasculoencefálico (AVE).
El 60% de los AVE son atribuibles a la HTA (macro-vascular o micro-vascular), incrementando el riesgo de AVE recurrente y demencia pos-AVE. Desde la década del ’90 sabemos que reducciones de 6/7 mm Hg en PA se asocian a 35/40% de reducción en el AVE (Lancet 1990;335:827-30). Sin embargo el “número mágico” de la PA para el AVE aún no ha sido encontrado.
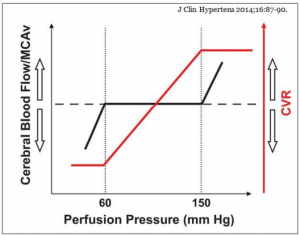 El cerebro es un órgano con funciones complejas. Debido a su joven filogenia, en especial algunas estructuras (lóbulos frontales), los ajustes en la perfusión son al mismo tiempo sofisticados y vulnerables. El flujo cerebral tiene un mecanismo de autorregulación que le permite mantener una perfusión constante acorde con las demandas metabólicas en un amplio rango de PA (desde PAM 60 a 150 mm Hg) que incluso no es homogéneo en todo el cerebro. El envejecimiento arterial conlleva la pérdida de fibras elásticas, el reemplazo por fibras colágenas y como consecuencia mayor rigidez y menor distensibilidad de las arterias (incremento VOP y PP). Sumado al envejecimiento, la injuria vascular cerebral (IVC) (infartos lacunares, lesiones de sustancia blanca y microhemorragias) coadyuvan a que el flujo se vuelva dependiente de la presión arterial de manera que, la meseta de la curva se transforma en una relación lineal. Por lo tanto, cuando nos referimos al órgano cerebro cambia el foco de atención, debido a que la PAS excede el riesgo de la PAD. Las caídas en la PAD no afectan el flujo cerebral, siendo el valor de 60 mm Hg (demostrado por ultrasonografía Doppler y espectroscopía) la explicación por que no conocemos el punto J de la PA en el cerebro. Así, lo que varía no son las curvas en cada órgano, sino los “rangos J”. Motivo por el cual, la discusión debería centrarse en;si alcanzar el punto J para proteger un órgano es compatible con la práctica clínica para con el resto de los sistemas. En otras palabras, el rango de valores de una curva J podría beneficiar un órgano (cerebro) en tanto perjudicar otro (corazón). En este caso “lo que es bueno para el cerebro, no parece ser tan bueno para el corazón”. En la actualidad, la evidencia médica nos dice que, la PA por encima de 110-75 mm Hg incrementa el número de AVEs (Lancet 2002;360:1903-13).
El cerebro es un órgano con funciones complejas. Debido a su joven filogenia, en especial algunas estructuras (lóbulos frontales), los ajustes en la perfusión son al mismo tiempo sofisticados y vulnerables. El flujo cerebral tiene un mecanismo de autorregulación que le permite mantener una perfusión constante acorde con las demandas metabólicas en un amplio rango de PA (desde PAM 60 a 150 mm Hg) que incluso no es homogéneo en todo el cerebro. El envejecimiento arterial conlleva la pérdida de fibras elásticas, el reemplazo por fibras colágenas y como consecuencia mayor rigidez y menor distensibilidad de las arterias (incremento VOP y PP). Sumado al envejecimiento, la injuria vascular cerebral (IVC) (infartos lacunares, lesiones de sustancia blanca y microhemorragias) coadyuvan a que el flujo se vuelva dependiente de la presión arterial de manera que, la meseta de la curva se transforma en una relación lineal. Por lo tanto, cuando nos referimos al órgano cerebro cambia el foco de atención, debido a que la PAS excede el riesgo de la PAD. Las caídas en la PAD no afectan el flujo cerebral, siendo el valor de 60 mm Hg (demostrado por ultrasonografía Doppler y espectroscopía) la explicación por que no conocemos el punto J de la PA en el cerebro. Así, lo que varía no son las curvas en cada órgano, sino los “rangos J”. Motivo por el cual, la discusión debería centrarse en;si alcanzar el punto J para proteger un órgano es compatible con la práctica clínica para con el resto de los sistemas. En otras palabras, el rango de valores de una curva J podría beneficiar un órgano (cerebro) en tanto perjudicar otro (corazón). En este caso “lo que es bueno para el cerebro, no parece ser tan bueno para el corazón”. En la actualidad, la evidencia médica nos dice que, la PA por encima de 110-75 mm Hg incrementa el número de AVEs (Lancet 2002;360:1903-13).
Sin poder definir si los trastornos disautonómicos, que aumentan la susceptibilidad a los cambios ortostáticos, son causa o consecuencia de la IVC, Kario y col. (JACC 2002;40:133-41) han demostrado una curva en “U” de la PA con los cambios posicionales. Tanto la hipertensión ortostática como para la hipotensión ortostática se relacionan con infartos silentes aislados o múltiples.
En conclusión el cerebro como los demás órganos presentan un comportamiento en J de la PA, sin embargo este valor no parece ser el mismo para cada órgano. De manera que, nuestro juicio clínico deba primar por sobre un “número mágico. Finalmente, si la curva en J de la PA es una causa o consecuencia de la lesión cerebral es un dilema abierto al futuro.
Dr. Augusto Vicario
Unidad Corazón-Cerebro (ICBA)

Deja una respuesta