Recientes estudios informan sobre los posibles riesgos de la anticoagulación en pacientes con microhemorragias cerebrales…
Las microhemorragias (MCHs) cerebrales son una patología vascular frecuente en los pacientes con afecciones vasculares y reconocidas como expresión de la enfermedad de pequeños vasos del cerebro. Su ubicación tiende a determina su causa, aquellas ubicadas en la profundidad del encéfalo, en el centro-encéfalo vascular, se encuentran relacionadas con la microangiopatía cerebral hipertensiva, en tanto aquellas ubicadas en las regiones corticales, son el resultado de la angiopatía amiloide cerebral (AAC).
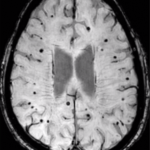 Las MCHs son visualizadas en las secuencias de eco-gradiente de la resonancia magnética (RM). De acuerdo a los resultados del estudio Rotterdam [1], su prevalencia aumenta con la edad (desde 5% en la edad media hasta el 35% en etapas avanzadas de la vida), pero también suelen observarse en en alta prevalencia en pacientes que sufren el primer episodio de un ataque vasculo-encefálico (ACV) ya sea isquémico o hemorrágico y más aún, con su recurrencia, en pacientes con deterioro cognitivo y en la enfermedad de Alzheimer. Las MCHs han sido asociadas con riesgo incrementado de ACV tanto hemorrágico como isquémico. Es así que, las MCHs comienzan a ser consideradas como un posible “biomarcador de riesgo de sangrado” (hemorragia intracerebral) en pacientes asintomáticos, con ACV previo, con ataques isquémicos transitorios (AIT) o en presencia de fibrilación auricular (FA).
Las MCHs son visualizadas en las secuencias de eco-gradiente de la resonancia magnética (RM). De acuerdo a los resultados del estudio Rotterdam [1], su prevalencia aumenta con la edad (desde 5% en la edad media hasta el 35% en etapas avanzadas de la vida), pero también suelen observarse en en alta prevalencia en pacientes que sufren el primer episodio de un ataque vasculo-encefálico (ACV) ya sea isquémico o hemorrágico y más aún, con su recurrencia, en pacientes con deterioro cognitivo y en la enfermedad de Alzheimer. Las MCHs han sido asociadas con riesgo incrementado de ACV tanto hemorrágico como isquémico. Es así que, las MCHs comienzan a ser consideradas como un posible “biomarcador de riesgo de sangrado” (hemorragia intracerebral) en pacientes asintomáticos, con ACV previo, con ataques isquémicos transitorios (AIT) o en presencia de fibrilación auricular (FA).
El estudio CROMIS-2 (un estudio muticéntrico realizado en 79 hospitales de United Kingdom y un centro en Netherlands), demostró luego de seguir por 24 meses a 1447 pacientes con ACV isquémico y FA que la anticoagulación incremento más de 3 veces (HR 3.67; IC95% 1.27-10.60) la frecuencia de ACV hemorrágico en aquellos que presentaban MCHs comparado con aquellos en quienes las MCHs estaban ausentes [2].
No obstante este resultado, durante la European Stroke Organization Conference 2019 (ESOC) celebrada en el mes de junio en Milán, el Dr. David Werring presentó los resultados del “Microbleeds International Collaborative Network” (un registro de 20.000 pacientes con ACV isquémico o AIT pertenecientes a 38 cohortes). Las MCHs estuvieron presentes en el 28% de los casos y aunque se demostró que la “carga” de MCHs se asoció con mayor riesgo de ACV hemorrágico (OR 2.45) que isquémico (OR 1.25), el riesgo absoluto de ACV isquémico fue mayor que el ACV hemorrágico independiente del número o ubicación de las MCHs [3].
Estos resultados son controversiales y mantienen vigentes preguntas tales como: ¿Más allá de los scores CHAS2-VASc2 y HAS-BLED, la presencia de MCHs influirá nuestra decisión de indicar anticoagulación a los pacientes? ¿Debemos tener en cuenta la “carga” o “ubicación” de las MCHs en el momento de indicar anticoagulación? Sin embargo y por el momento pareciera que las MCHs no deberían influir en nuestras decisiones de iniciar o re-iniciar la terapia anticogulante en los pacientes con riesgo de ACV.
[1] Stroke 2010;41:S103-S106.
[2] Lancet Neurol 2018;17:539-47
[3] Lancet Neurol 2019; published may 23, online

Deja una respuesta